Lesões Fundamentais
As lesões que acometem a pele e a mucosa oral podem se apresentar de diversas formas, e é de extrema importância que o clínico esteja familiarizado com as características das lesões, visto que, para um diagnóstico preciso é necessário conhecimento da história clínica da doença e das características da lesão. As lesões fundamentais em boca pode ser classificadas em:
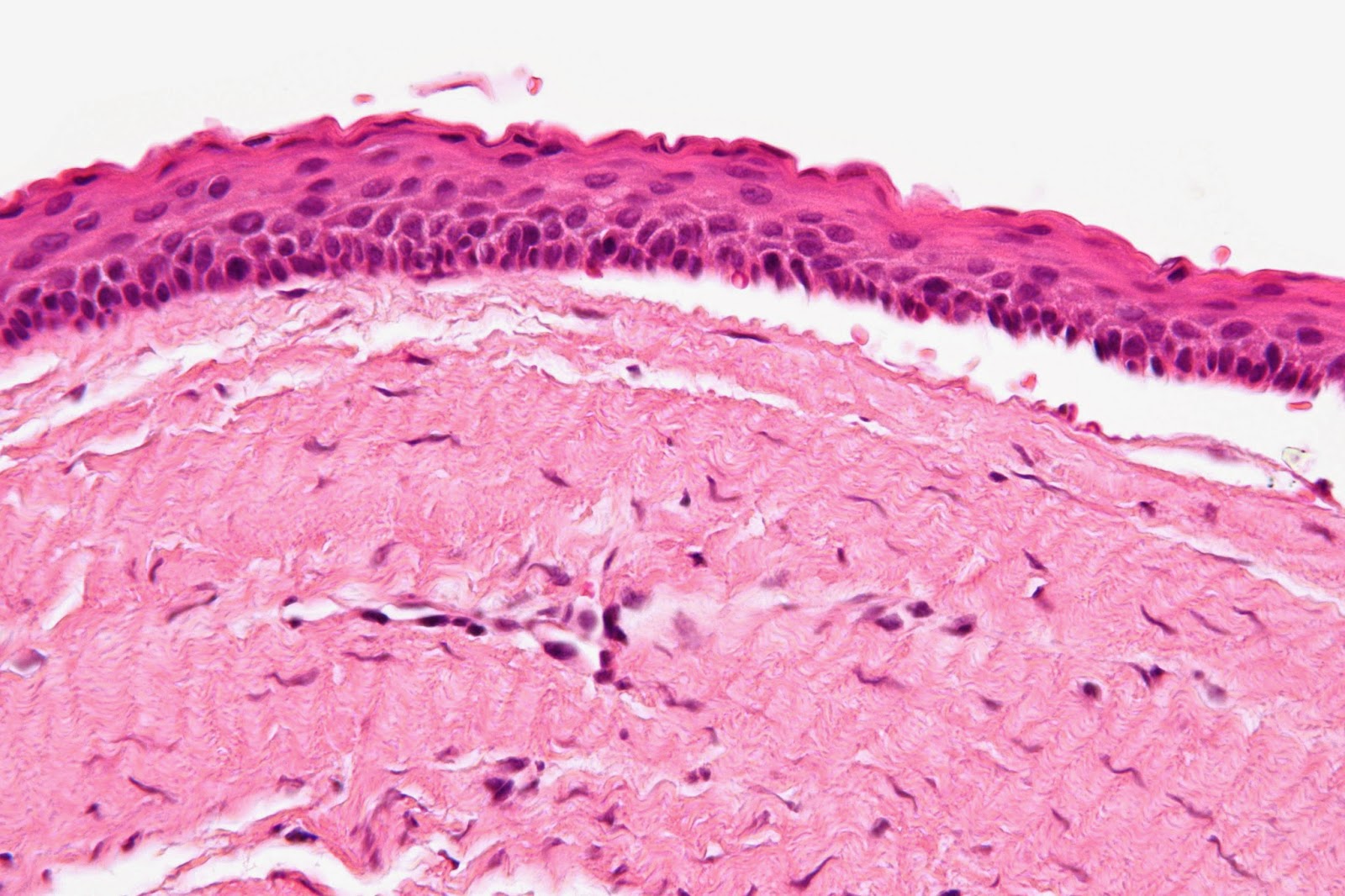
Mancha/Mácula - É uma modificação na coloração da mucosa, não havendo aumento de volume ou depressão. As máculas pode apresentar diversas colorações, tamanho e formatos. São exemplos de Máculas - Tatuagem por amálgama, Mácula Melanótica, Melanose fisiológica, Nevos Adquiridos e Lesões Leucoplásicas podem se apresentar como máculas.
Mácula Melanótica
 |
| disponível em: http://www.ricardosgomez.com/ |
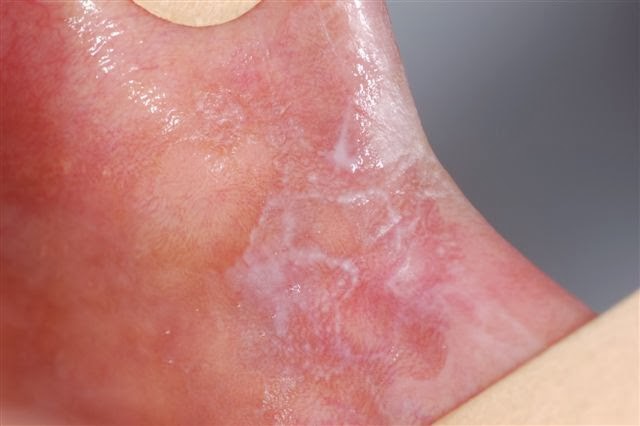
Placa - A placa é uma lesão onde há uma elevação da superfície em relação ao tecido normal, sua altura é menor que sua extensão. Pode possuir uma superfície lisa, rugosa, verrucosa ou ondulada. São exemplos de Placas - Leucoplasia, Liquen Plano, Nevo Branco Esponjoso, Candidose.
Leucoplasia
 |
| Disponível em: http://www.odontologiadiferenciada.com.br |
Erosão - A erosão é caracterizada pela perda de camadas do tecido epitelial sem que haja a exposição do tecido conjuntivo subjacente. São exemplos de erosão - Língua Geográfica, Candidose Eritematosa.
Eritema Migratório/Língua Geográfica
 |
| Disponível em: http://www.precepta.com.br/ |
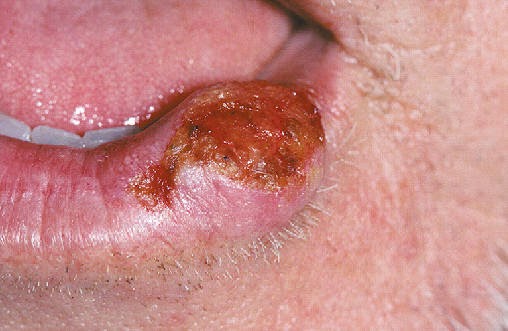
Ulcera/Ulceração - São caracterizadas pela perda de camadas do tecido epitelial havendo exposição do tecido conjuntivo subjacente. As ulceras são lesões de caráter crônico, persistem por mais tempo. São exemplos de Ulceras - Aftas, Eritema Multiforme, Lúpus Eritematoso, Lesões da Sífilis Secundária, Síndrome de Behçet. As ulcerações são lesões de curta duração - Ulceração traumática.
Ulcera Aftosa Recorrente
 |
| Disponível em: http://clinicaubiratadeoliveira.blogspot.com.br/ |
Sífilis
 |
| Disponível em: http://www.ricardosgomez.com/ |
Vesícula/Bolha - São caracterizadas por uma elevação do epitélio, contendo líquido em seu interior. Vesículas e bolhas diferenciam-se apenas pelo tamanho. As vesículas são lesões que não ultrapassem 3mm no seu maior diâmetro. As bolhas são lesões que ultrapassam 3mm no seu maior diâmetro. Pênfigo Vulgar, Herpes Simples, Mucocele, Angina Bolhosa Hemorrágica - são exemplos.
Herpes Labial
 |
| Disponível em: http://odontologialomas.blogspot.com.br/ |
Rânula
 |
| Disponível em: http://cac-php.unioeste.br/projetos/patologia/inicial.php |
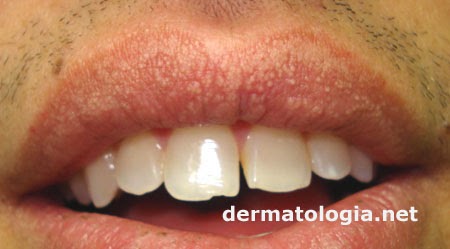
Pápula - As pápulas são lesões de pequeno tamanho, sólidas, circunscritas e elevadas, cujo diâmetro não ultrapasse 5mm. Podem ser únicas ou múltiplas. Hiperplasia Papilar Inflamatória, Líquen Plano (Lesões cutâneas), Grânulos de Fordyce - são exemplos.
Grânulos de Fordyce
 |
| Disponível em: http://www.dermatologia.net/ |
Hiperplasia Papilar Inflamatória
 |
| Disponível em: http://www.sdpt.net/ |
Nódulo - São lesões sólidas, circunscritas de localização superficial ou profunda, formado por tecido epitelial, conjuntivo ou misto. Podem ser sésseis, quando sua base de implantação for maior que sua altura, ou Pediculado, quando sua altura é maior. São exemplos de lesões nodulares - Fibroma, Granuloma Piogênico, Lipomas, Tumores glandulares, Papiloma.
Adenoma Pleomórfico
 |
| Disponível em: http://www.ricardosgomez.com/ |
Lipoma
 |
| Disponível em: http://www.ricardosgomez.com/ |











































.jpg)